آبله میمونی یک بیماری ویروسی مشترک بین انسان و حیوانات است. این ویروس به جنس اورتوپاکسویروسها تعلق دارد، که شامل ویروسهای آبله (واریولا)، واکسینیا، و آبله گاوی نیز میشود. این بیماری برای اولین بار در سال ۱۹۵۸ در میمونهای آزمایشگاهی شناسایی شد و بعدها در انسانها نیز مشاهده شد. اولین مورد انسانی در سال ۱۹۷۰ در جمهوری دموکراتیک کنگو (DRC) گزارش شد.
فهرست مطالب
آبله میمونی، یا Mpox، ابتدا به مناطق دورافتادهای از آفریقای مرکزی و غربی محدود بود. اما، در سالهای اخیر، به دلیل شیوع آن در خارج از این مناطق، توجه جهانی به آن جلب شده و نگرانیهایی درباره احتمال پاندمی آن به وجود آمده است. درک صحیح از بیماری آبله میمونی، شامل منشأ، علائم، پیشگیری و درمان آن، برای مدیریت و کاهش اثرات این بیماری ضروری است.
ویروس Mpox به دو گروه اصلی تقسیم میشود:
ویروس Mpox به دو گروه اصلی تقسیم میشود که هر یک ویژگیها و میزان شدت بیماری زایی متفاوتی دارند:
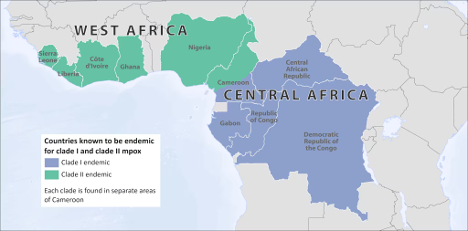
1. گروه 1 (Clade I) یا کلاد حوضه کنگو:
- ویژگیها: این کلاد بیشتر در مناطق مرکزی آفریقا، بهویژه در جمهوری دموکراتیک کنگو، رایج است و عموماً با شدت بیماری زایی بیشتری همراه است.
- شدت بیماری زایی: کلاد 1 باعث بروز علائم شدیدتر و عوارض بیشتر نسبت به کلاد 2 میشود. این کلاد دارای نرخ مرگ و میر بالاتری است که میتواند به 10 درصد یا بیشتر برسد.
- انتقال: به دلیل شدت بیشتر بیماری زایی، این کلاد میتواند راحتتر در جمعیتهای آسیبپذیر (مانند کودکان و افراد دارای نقص سیستم ایمنی) منتشر شود.
2. کلاد 2 (Clade II) یا کلاد غرب آفریقا:
- ویژگیها: این کلاد عمدتاً در مناطق غرب آفریقا مانند نیجریه رایج است و نسبت به کلاد 1، شدت بیماری زایی کمتری دارد.
- شدت بیماری زایی : علائم این کلاد معمولاً خفیفتر است و نرخ مرگ و میر آن کمتر از 1 درصد است.
- انتقال: اگرچه این کلاد نیز میتواند منتقل شود، اما به دلیل شدت کمتر بیماری، خطرات کمتری برای جمعیتهای گستردهتر دارد.
این کلاد خود به دو ساب تایپ 2a و 2b تقسیم می شود که ساب تایپ 2b نوع جهش یافته و عامل شیوع اخیر در سطح دنیا شناخته می شود این تایپ قابلیت انتشار بیماری از نوع 2a داشته و با شیوع بیشتر احتمال ایجاد جهش در آن تقویت می شود.
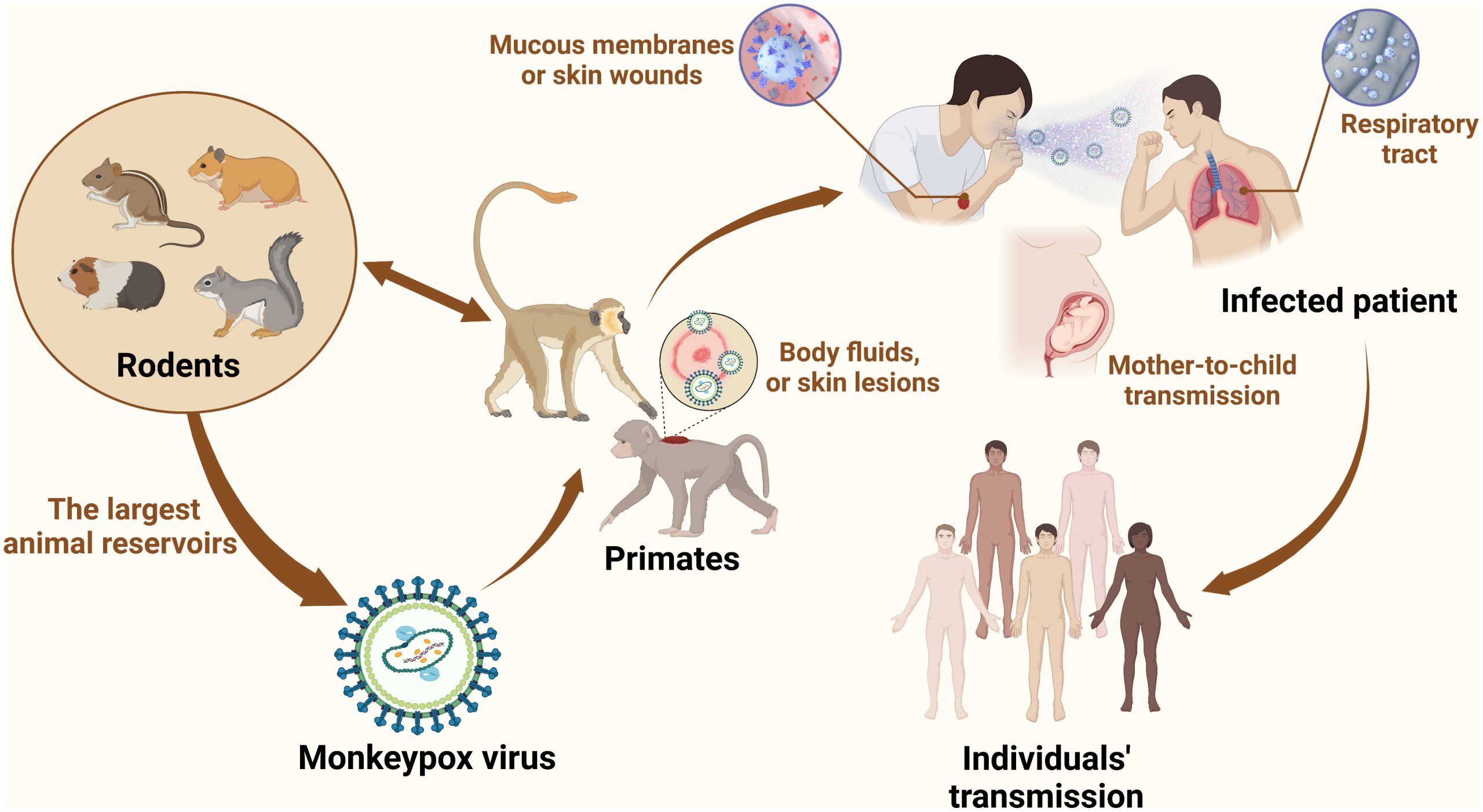
روش های انتقال آبله میمونی
همانطور که گفته شد Mpox یک بیماری ویروسی مشترک بین انسان و حیوانات است که از طریق تماس نزدیک با فرد یا حیوان آلوده منتقل میشود.
1. انتقال از حیوان به انسان:
- تماس مستقیم: انتقال اولیه Mpox معمولاً از طریق تماس مستقیم با حیوانات آلوده مانند جوندگان (بهویژه سنجابها و موشها) و پستانداران (مانند میمونها) رخ میدهد. افراد میتوانند از طریق تماس با خون، مایعات بدن، یا ضایعات پوستی حیوانات آلوده، به ویروس مبتلا شوند.
- مصرف محصولات حیوانی آلوده: مصرف گوشت نپخته یا نیمپز حیوانات آلوده نیز میتواند منجر به انتقال ویروس شود. توصیه میشود که در مناطق آلوده گوشت به صورت کاملاً پخته مصرف شود.
2. انتقال از انسان به انسان:
- تماس مستقیم: ویروس Mpox از طریق تماس مستقیم با ضایعات پوستی، مایعات بدن، یا قطرات تنفسی فرد مبتلا قابل انتقال است. این تماس ممکن است در هنگام مراقبت از بیمار، دست دادن، بوسیدن، یا رابطه جنسی رخ دهد.
- انتقال از طریق قطرات تنفسی: ویروس میتواند از طریق قطرات تنفسی درشت که از دهان یا بینی فرد آلوده ساطع میشود، منتقل شود. این نوع انتقال معمولاً نیازمند تماس طولانی مدت و نزدیک (معمولاً چهره به چهره) است.
- انتقال از طریق سطوح آلوده: ویروس Mpox میتواند از سطوح آلوده به انسان منتقل شود. این ویروس میتواند روی سطوحی مانند ملحفه، لباس یا دیگر موادی که با مایعات بدن یا ضایعات پوستی فرد یا حیوان آلوده تماس داشتهاند، باقی بماند. اگر فردی این سطوح آلوده را لمس کند و سپس به دهان، بینی، چشمها یا زخمی باز دست بزند، ممکن است به این ویروس مبتلا شود. میزان بقا ویروس بر روی سطوح به عوامل مختلفی بستگی دارد از جمله میزان دما، رطوبت، تخلخل، سطح تماس با نور آفتاب و… اما به طور کلی می توان گفت که این ویروس می تواند به مدت چند ساعت تا چند روز روی سطوح باقی بماند و بیماری زایی خود را حفظ کند.
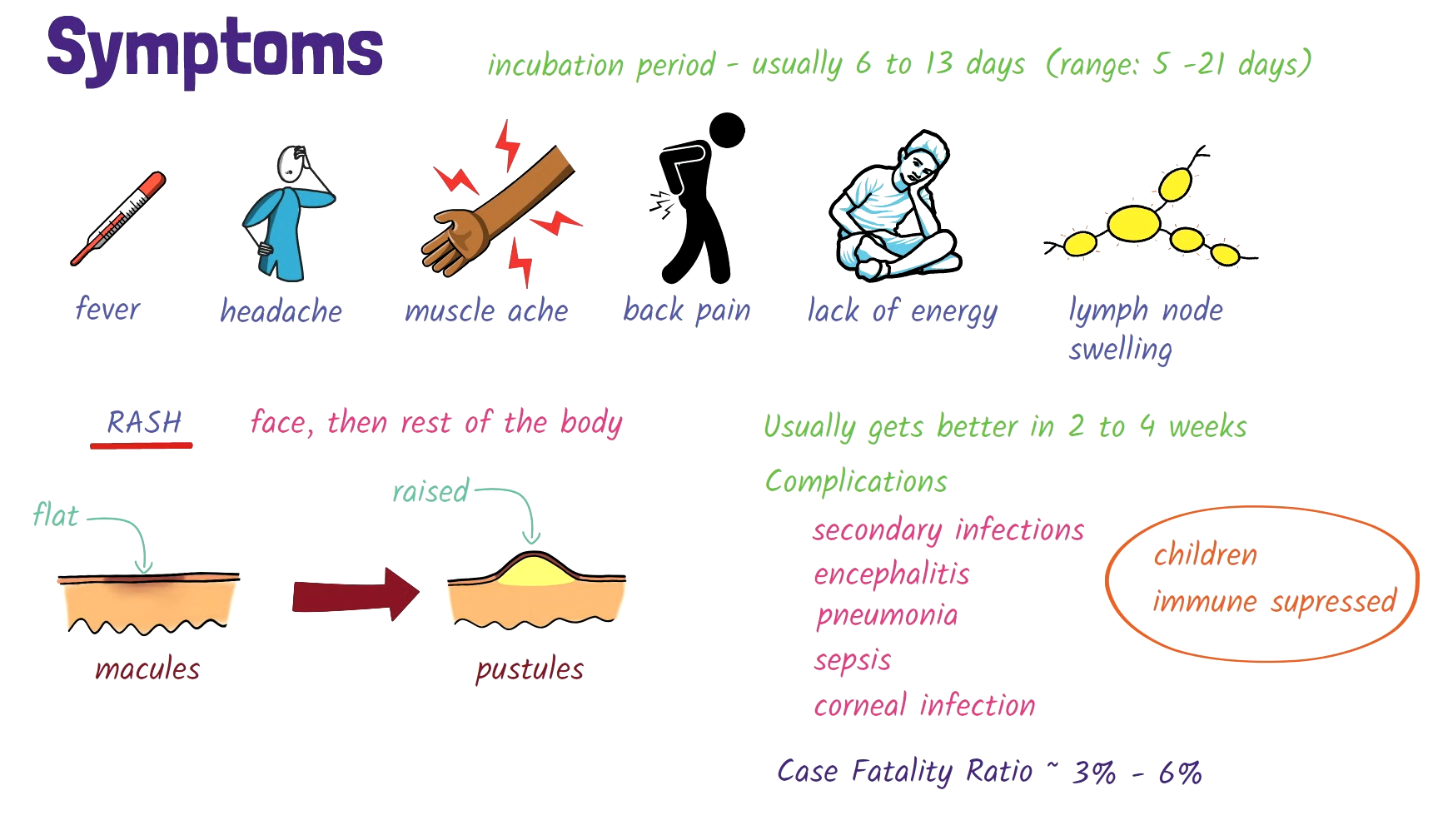
علائم بیماری آبله میمونی
علائم بیماری Mpox (که قبلاً به نام آبله میمونی شناخته میشد) شبیه به علائم آبله است اما معمولاً خفیفتر هستند. این بیماری معمولاً در دو مرحله ظاهر میشود:
۱. مرحله تهاجم ( 1 تا ۵ روز طول میکشد)
- تب: شروع ناگهانی تب، که اغلب بالا است.
- سردرد: سردردهای شدید.
- درد عضلانی: درد عضلانی، بهویژه در پشت و پاها.
- خستگی: احساس خستگی و ضعف عمومی.
- تورم غدد لنفاوی: لنفادنوپاتی، یا تورم غدد لنفاوی، که یکی از علائم کلیدی است و Mpox را از آبله متمایز میکند.
۲. مرحله بروز ضایعات پوستی
- بثورات پوستی: معمولاً ۱ تا ۳ روز پس از شروع تب ظاهر میشود و از صورت شروع شده و به سایر نقاط بدن گسترش مییابد، از جمله کف دستها و کف پاها.
- ضایعات: بثورات پوستی مراحل مختلفی را طی میکنند: ماکولها، پاپولها، وزیکولها، پوسچولها و سپس به پوستهها تبدیل میشوند که در نهایت میریزند. تعداد این ضایعات میتواند از چند عدد تا هزاران متغیر باشد.
- ضایعات مخاطی: زخمها ممکن است در غشاهای مخاطی داخل دهان و نواحی تناسلی یا مقعد نیز ظاهر شوند.
سایر علائم شامل لرز، گلودرد و سرفه است.
مرحله بروز ضایعات پوستی:
بروز ضایعات پوستی معمولاً 1 تا 3 روز پس از شروع تب آغاز میشود. این ضایعات معمولاً از صورت شروع میشوند و سپس به سایر قسمتهای بدن از جمله کف دستها و کف پاها گسترش مییابند.
- پیشرفت ضایعات: ضایعات پوستی در مراحل مختلفی پیشرفت میکنند تا زمانی که خشک شده و در نهایت جدا شوند:
- ماکولها: نقاط صاف و تغییر رنگ داده روی پوست.
- پاپولها: ضایعات برجسته و جامد که اغلب قرمز و ملتهب هستند.
- وزیکولها: تاولهای کوچک و پر از مایع.
- پوسچولها: ضایعات پر از چرک که به صورت عمیقتر در پوست جا گرفتهاند.
- پوستهها: پس از خشک شدن پوسچولها، تبدیل به پوسته میشوند و در نهایت جدا میشوند.
تعداد ضایعات میتواند از چند عدد تا هزاران عدد متغیر باشد، بسته به شدت عفونت در موارد شدید، ضایعات میتوانند به هم پیوسته شده و منجر به جدا شدن بخشهای بزرگی از پوست شوند.
شدت و عوارض بیماری
بیماری آبله میمونی (Monkeypox) از نظر شدت علائم و عوارض میتواند متفاوت باشد. بیشتر موارد این بیماری خفیف بوده و بهصورت خودبهخودی بهبود مییابند، اما در برخی موارد بهویژه در افراد آسیبپذیر، ممکن است عوارض جدیتری بروز کند.
شدت بیماری
- موارد خفیف: بسیاری از مبتلایان علائمی شبیه به آنفولانزای خفیف را تجربه میکنند که معمولاً همراه با بثورات پوستی است و طی چند هفته بهبود مییابند.
- موارد شدید: در برخی از بیماران، بهویژه افرادی با سیستم ایمنی ضعیف، زنان باردار، کودکان خردسال و افراد دارای بیماریهای زمینهای، بیماری به شکلهای شدیدتری ظاهر میشود.
افراد در معرض خطر بالاتر برای ابتلا به موارد شدیدتر
- افرادی با سیستم ایمنی ضعیف، مانند کسانی که به دلیل بیماری یا مصرف داروهای تضعیفکننده سیستم ایمنی، بدنشان ضعیف شده است.
- کودکان زیر یک سال.
- افراد دارای سابقه اگزما.
- زنان باردار.
عوارض احتمالی
- عفونتهای ثانویه: عفونتهای باکتریایی در ضایعات پوستی شایع هستند و در صورت عدم درمان میتوانند به عوارض شدیدتری منجر شوند.
- پنومونی: ویروس ممکن است به مشکلات تنفسی از جمله پنومونی منجر شود.
- انسفالیت: در موارد نادر، این بیماری میتواند به التهاب مغز (انسفالیت) منجر شود که بسیار خطرناک است.
- سپسیس: واکنش شدید و تهدیدکننده به عفونت که ممکن است به نارسایی ارگانها منجر شود.
- عوارض چشمی: ویروس میتواند چشمها را درگیر کرده و به مشکلاتی مانند التهاب ملتحمه یا حتی از دست دادن بینایی منجر شود.
- جای زخم: ممکن است زخمهای دائمی از ضایعات پوستی باقی بمانند، بهویژه اگر این ضایعات عفونی شوند یا بهخوبی درمان نشوند.
عوامل خطر برای عوارض شدید
- با سیستم ایمنی ضعیف: افرادی که سیستم ایمنی ضعیفی دارند، مانند بیماران مبتلا به HIV/AIDS یا کسانی که تحت شیمیدرمانی قرار دارند، در معرض خطر بیشتری برای بروز عوارض جدی قرار دارند.
- کودکان: کودکان خردسال بیشتر در معرض خطر علائم شدید و عوارض هستند.
- زنان باردار: زنان باردار در معرض خطر عوارضی قرار دارند که میتواند هم برای مادر و هم برای جنین خطرناک باشد.
مرگ و میر
بیماری آبله میمونی بهطور کلی کشندگی کمتری نسبت به آبله دارد، اما نرخ مرگ و میر آن میتواند بسته به سویه ویروس و دسترسی به مراقبتهای بهداشتی متفاوت باشد. سویه حوضه کنگو (آفریقای مرکزی) با نرخ مرگ و میر بالاتری نسبت به سویه آفریقای غربی همراه بوده است.
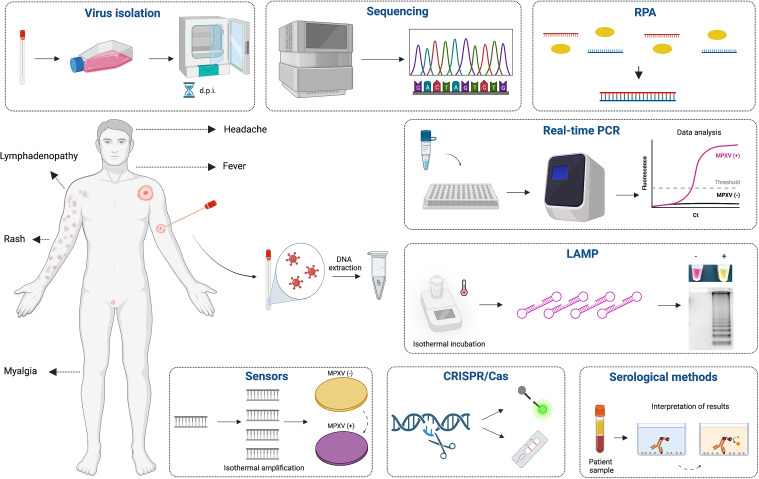
روش های تشخیص Mpox (مانکی پاکس)
۱.تشخیص بالینی
تشخیص بالینی اغلب اولین گام در شناسایی موارد مشکوک به آبله میمونی است، بهویژه در مناطقی که این بیماری بومی است یا در زمان شیوع. پزشکان بیماران را بر اساس علائم، سابقه احتمال مواجهه، و وجود علائم مشخصی مانند تب، سردرد، درد عضلانی، تورم غدد لنفاوی و راش پوستی که به مراحل مختلف (لکههای مسطح، برجسته، تاول، جوشهای چرکی و دلمه) پیشرفت میکند، ارزیابی میکنند.
در حالی که تشخیص بالینی برای شناسایی اولیه مهم است، محدودیتهایی نیز دارد. بسیاری از علائم آبله میمونی با دیگر بیماریها، مانند آبله، آبله مرغان و سایر بیماریهای ویروسی پوستی همپوشانی دارند. بنابراین، تشخیص بالینی بهتنهایی برای تشخیص قطعی کافی نیست و باید با تشخیص های آزمایشگاهی همراه شود.
۲.تشخیص آزمایشگاهی
تشخیص آزمایشگاهی نقش مهمی در تأیید عفونت آبله میمونی ایفا میکند. چندین روش برای شناسایی ویروس، اجزای آن یا پاسخ بدن به عفونت وجود دارد.
الف. واکنش زنجیرهای پلیمراز (PCR)
PCR استاندارد طلایی برای تشخیص آبله میمونی است زیرا از حساسیت و دقت بالایی برخوردار است. این روش، DNA ویروسی را در نمونههای بالینی مانند خون، ضایعات پوستی (سواب از تاول یا جوشهای چرکی)، سواب گلو یا سایر مایعات بدن شناسایی میکند.
- روش: این فرآیند شامل استخراج DNA از نمونه و تقویت توالیهای هدف خاصی از ژنوم ویروس آبله میمونی با استفاده از پرایمرهای منحصر به فرد برای ویروس است.
- مزایا: این روش، ویروس را در مراحل اولیه عفونت و حتی در سطوح بسیار پایین شناسایی کند و بین آبله میمونی و سایر ویروسهای ارتوپاکس مانند آبله تمایز قائل شود. این روش بسیار دقیق بوده و نتایج را در چند ساعت تا یک روز ارائه میدهد.
- محدودیتها: این روش نیاز به تجهیزات آزمایشگاهی تخصصی، پرسنل آموزشدیده و یک آزمایشگاه مجهز دارد که ممکن است در مناطق کممنابع در دسترس نباشد. علاوه بر این، جمعآوری، دستکاری و حملونقل مناسب نمونهها برای جلوگیری از آلودگی یا تخریب DNA ویروسی ضروری است.
ب. آزمایش سرولوژیک
آزمایشهای سرولوژیک : در این نوع آزمایش، آنتیبادیهای IgM و IgG تولید شده توسط سیستم ایمنی فرد را در پاسخ به عفونت آبله میمونی شناسایی میکنند. این آزمایشها میتوانند در شناسایی عفونتهای اخیر یا گذشته مفید باشند، بهویژه هنگامی که PCR در دسترس نیست یا زمانی که عفونت از نقطهای که ویروس در نمونههای بالینی قابل تشخیص باشد، گذشته است.
- روش: نمونههای خون جمعآوری شده و با استفاده از روشهایی مانند الایزا (ELISA) یا ایمنیفلورسانس (IFA) برای شناسایی آنتیبادیهای خاص علیه آنتیژنهای ویروس آبله میمونی آزمایش میشوند.
- مزایا: آزمایشهای سرولوژیک نسبتاً ساده و ارزانتر هستند و میتوانند در محیطهای آزمایشگاهی گستردهتری انجام شوند.
- محدودیتها: آزمایشهای سرولوژیک در مراحل اولیه عفونت که ممکن است آنتیبادیها هنوز قابل شناسایی نباشند، حساسیت و دقت کمتری نسبت به PCR دارند. واکنش متقاطع با آنتیبادیهای سایر ویروسهای ارتوپاکس نیز میتواند به نتایج مثبت کاذب منجر شود. همچنین این آزمایشها نمیتوانند بین عفونت فعلی و گذشته تمایز قائل شوند.
ج. جداسازی و کشت ویروس
جداسازی و کشت ویروس شامل رشد ویروس آبله میمونی در محیط آزمایشگاهی کنترل شده با استفاده از کشت سلولی است. این روش عمدتاً در آزمایشگاههای تحقیقاتی و مرجع استفاده میشود.
- روش: نمونههای بالینی بر روی کشت سلولی که از رشد ویروس آبله میمونی حمایت میکنند، تلقیح میشوند. وجود ویروس با مشاهده اثرات سایتوپاتیک مشخص (CPE) زیر میکروسکوپ یا با استفاده از تکنیکهای مولکولی برای شناسایی ویروس تأیید میشود.
- مزایا: جداسازی ویروس اثبات قطعی حضور ویروس زنده را فراهم میکند و امکان مطالعات بیشتر مانند آزمایش حساسیت به ضد ویروسها و توالییابی ژنومی را فراهم میکند.
- محدودیتها: این روش زمانبر است (چندین روز تا چند هفته طول میکشد)، نیاز به امکانات ایمنی زیستی بالا دارد و همچنین خطر زیستی برای پرسنل آزمایشگاهی ایجاد میکند.
تشخیص آبله میمونی به ترکیبی از ارزیابی های بالینی و تشخیص های آزمایشگاهی متکی است تا عفونت تأیید شده و مداخلات بهداشت عمومی اعمال شود.
روشهای درمان و کنترل آبله میمونی (Mpox)
آبله میمونی (Mpox) یک بیماری ویروسی نادر اما جدی است که نیاز به رویکردهای مؤثر برای پیشگیری، درمان، و کنترل شیوع دارد. در اینجا به روشهای اصلی درمان و کنترل این بیماری پرداخته میشود:
۱.واکسیناسیون
واکسیناسیون یکی از مؤثرترین روشها برای پیشگیری از ابتلا به آبله میمونی است. واکسن آبله مانند واکسن Jynneos (که به عنوان MVA-BN نیز شناخته میشود ایمنی نسبی علیه Mpox ایجاد میکند و به افراد در معرض خطر بالای عفونت توصیه میشود. این افراد شامل کارکنان بهداشتی، کسانی که در تماس نزدیک با بیماران مبتلا هستند، و افرادی که در مناطق بومی بیماری زندگی میکنند، میشوند.
- پیشگیری پیش از تماس: واکسیناسیون پیش از قرار گرفتن در معرض ویروس میتواند تا حد زیادی از بروز بیماری جلوگیری کند.
- پیشگیری پس از تماس : واکسیناسیون تا چهار روز پس از قرار گرفتن در معرض ویروس میتواند به طور مؤثری از شروع و شدت بیماری جلوگیری کند و تا 14 روز پس از تماس نیز میتواند شدت علائم را کاهش دهد.
۲.قرنطینه و ایزولاسیون
قرنطینه و ایزولاسیون از ابزارهای مهم در کنترل شیوع Mpox هستند:
- ایزولاسیون بیماران: بیماران مبتلا به Mpox باید تا زمان بهبود کامل ضایعات پوستی و رفع علائم در ایزولاسیون باشند تا از انتقال ویروس به دیگران جلوگیری شود. استفاده از اتاقهای تهویه مناسب، پوشیدن لباس محافظ و رعایت پروتکلهای بهداشتی الزامی است.
- قرنطینه افراد در تماس نزدیک: افرادی که با بیماران مبتلا به Mpox در تماس نزدیک بودهاند، باید تحت نظارت قرار گیرند و تا پایان دوره کمون ویروس (عموماً 21 روز) قرنطینه شوند. این امر به منظور پیشگیری از انتقال ویروس در صورت بروز علائم انجام میشود.
۳.درمان ضد ویروسی
در حال حاضر، درمان ضد ویروسی اختصاصی برای Mpox تأیید نشده است، اما داروهایی مانند تکوویریمات (TPOXX) که برای درمان آبله انسانی طراحی شدهاند، ممکن است تحت شرایط خاص و با مجوزهای اضطراری برای درمان Mpox استفاده شوند.
- تکوویریمات (Tecovirimat): این دارو به کاهش شدت علائم و تسریع بهبودی بیماران کمک میکند و به ویژه در موارد شدید یا در بیماران با ضعف سیستم ایمنی کاربرد دارد.
- برینسیدوفوویر (Brincidofovir): این دارو نیز ممکن است در شرایط اضطراری استفاده شود، اگرچه دادههای محدودی درباره اثربخشی آن در درمان Mpox وجود دارد.
۴.درمان حمایتی
بیشتر درمانهای Mpox حمایتی هستند و بر مدیریت علائم بیماری و پیشگیری از عوارض متمرکزند:
- مدیریت علائم: برای کنترل تب، درد و ناراحتی از داروهای تببر و مسکن استفاده میشود.
- حفظ هیدراتاسیون و تغذیه مناسب: اطمینان از دریافت مایعات کافی و تغذیه مناسب به بهبود سریعتر بیماران کمک میکند.
- درمان عفونتهای ثانویه: در صورت بروز عفونتهای باکتریایی ثانویه (مانند عفونتهای پوستی)، آنتیبیوتیکها تجویز میشوند.
- مراقبتهای بیمارستانی: در موارد شدید بیماری، ممکن است نیاز به بستری شدن و دریافت مراقبتهای تخصصی در بیمارستان باشد.
توصیههای تکمیلی برای کنترل شیوع آبله میمونی
۱.آموزش و آگاهیبخشی: اطلاعرسانی به جامعه و کارکنان بهداشتی در مورد راههای پیشگیری، علائم و نشانههای بیماری، و اقدامات لازم در صورت ابتلا یا تماس با بیمار.
۲.تقویت نظامهای نظارت و گزارشدهی: پایش فعال موارد مشکوک و گزارشدهی سریع به مقامات بهداشتی برای پیشگیری از شیوع گستردهتر.
۳.بهداشت فردی و محیطی: رعایت اصول بهداشتی مانند شستن دستها، استفاده از ماسک در هنگام مواجهه با بیماران و ضدعفونی کردن سطوحی که ممکن است با ویروس آلوده شده باشند.
کنترل و درمان موثر Mpox نیازمند ترکیبی از واکسیناسیون، ایزولاسیون بیماران، درمان حمایتی و ضد ویروسی، و اقدامات پیشگیرانه عمومی است. با توجه به افزایش موارد بیماری، ارتقاء سطح آگاهی و تقویت آمادگی نظامهای بهداشتی از اهمیت بالایی برخوردار است
پیشگیری از ابتلا به بیماری
اصول بهداشتی شخصی و اقدامات حفاظتی:
- اجتناب از تماس باحیوانات آلوده: افرادی که در مناطق بومی زندگی میکنند یا به این مناطق سفر میکنند، باید از تماس با حیواناتی که ممکن است ویروس را منتقل کنند، مانند جوندگان اجتناب کنند. همچنین توصیه میشود که فقط گوشت در این مناطق به صورت کاملا پختهشده مصرف شود
- بهداشت دستها: شستشوی منظم دستها با صابون و آب یا استفاده از ضدعفونیکنندهها میتواند خطر انتقال را کاهش دهد.
- تجهیزات حفاظتی: کارکنان بهداشتی و مراقبین باید هنگام مراقبت از افراد آلوده، از تجهیزات حفاظتی شخصی (PPE) مانند دستکش، ماسک و لباسهای محافظ استفاده کنند.
اسید هیپوکلروس: ترکیبی ویژه برای از بین بردن ویروس آبله میمونی
HOCl به عنوان یک عامل ضد میکروبی در فرآوری مواد غذایی، توسط اداره غذا و داروی آمریکا (FDA) ، به عنوان یک ترکیب ایمن (GRAS) شناخته شده است. برخی نکات کلیدی در مورد ایمنی مصرفکننده شامل:
تجزیه به محصولات بیضرر: HOCl به سرعت به نمک و آب تجزیه میشود و هیچگونه باقیمانده مضری بر روی محصولات غذایی باقی نمیگذارد.
عدم تأثیر بر کیفیت تغذیهای یا طعم: HOCl در غلظت مناسب کیفیت تغذیهای یا طعم محصولات غذایی را تحت تأثیر قرار نمیدهد.

با توجه به عدم وجود درمان ضدویروسی خاص، نیاز فوری به روشهای ضدعفونی مؤثر برای کنترل گسترش این ویروس وجود دارد. اسید هیپوکلروس (HOCl)، یک ضدعفونیکننده قوی و ایمن است که به دلیل توانایی بالقوه در خنثیسازی پاتوژنها، از جمله ویروسهایی مانند آبله میمونی، مورد توجه قرار گرفته است.
اسید هیپوکلروس چیست؟
اسید هیپوکلروس (HOCl) یک اسید ضعیف است که بهطور طبیعی توسط سیستم ایمنی بدن انسان در پاسخ به عفونت یا آسیب تولید میشود. این ماده بخشی از مکانیسم دفاع ایمنی ذاتی بدن است که بهطور خاص توسط نوتروفیلها، نوعی گلبول سفید، برای از بین بردن پاتوژنهای مهاجم مانند باکتریها، ویروسها و قارچها تولید میشود هیپوکلروس اسید در خنثیسازی این پاتوژنها بسیار مؤثر است و در عین حال برای سلولهای انسانی غیرسمی میباشد.
چگونگی عملکرد اسید هیپوکلروس در برابر ویروسها
- اسید هیپوکلروس یک عامل اکسیدکننده قوی است که با مختل کردن ساختار و عملکرد ذرات ویروسی عمل میکند. این ترکیب از طریق چندین مکانیزم این عمل را انجام میدهد:
- اکسیداسیون پروتئینهای ویروسی: HOCl پروتئینهای روی سطح ویروسها، از جمله پروتئینهای پوشش و کپسید آنها را اکسید میکند. این اکسیداسیون باعث آسیب ساختاری میشود که میتواند توانایی ویروس در اتصال به سلولهای میزبان و نفوذ به آنها را مختل کند.
- اختلال در غشاهای لیپیدی: بسیاری از ویروسها، از جمله آبله میمونی، دارای یک غشای لیپیدی بیرونی (پوشش) هستند که از آنها در برابر محیط خارجی محافظت میکند. HOCl میتواند این غشای لیپیدی را مختل کرده و ویروس را غیرفعال و ناتوان از آلوده کردن سلولهای میزبان کند.
- آسیب به DNA : هیپوکلروس اسید با نفوذ به ذرات ویروسی ، باعث آسیب اکسیداتیو به اسیدهای نوکلئیک آنها (DNA یا RNA) می شود و منجر به ایجاد جهش و یا شکستگی در توالی ژنتیکی ویروس شده و از این طریق از تکثیر و گسترش ویروس جلوگیری میکند.
این مکانیزمها HOCl را به یک عامل ضدویروسی وسیع الطیف بسیار مؤثر تبدیل کرده است، توانایی این ماده در خنثیسازی پاتوژنها بهطور سریع و کارآمد، به ویژه در محیطهای بهداشتی و عمومی که گسترش ویروسها باید به حداقل برسد، منجر به کنترل جامع عفونت می شود.
پتانسیل اسید هیپوکلروس در برابر بیماری آبله میمونی
آبله میمونی یک ویروس پوششدار است، به این معنی که دارای یک غشای لیپیدی است که کپسید پروتئینی و ماده ژنتیکی آن را احاطه کرده است. ویروسهای پوششدار بهطور کلی نسبت به ضدعفونیکنندههایی که غشاهای لیپیدی را هدف قرار میدهند، مانند اسید هیپوکلروس، حساستر هستند. مطالعات نشان دادهاند که HOCl میتواند بهطور مؤثری طیف وسیعی از ویروسهای پوششدار، از جمله کروناویروسها، ویروسهای آنفولانزا و سایر ارتوپاکسویروسها (گونهای که شامل ویروسهای آبله میمونی و آبله است) را غیرفعال کند.
مزایای استفاده از اسید هیپوکلروس برای ضدعفونی
- عملکرد ضدمیکروبی وسیع الطیف: HOCl در برابر طیف وسیعی از پاتوژنها، از جمله باکتریها، قارچها و ویروسها، مؤثر است و آن را به یک ضدعفونیکننده چندمنظوره برای محیطهای مختلف تبدیل میکند.
- ایمنی برای انسانها و حیوانات: برخلاف بسیاری از ضدعفونیکنندههای شیمیایی، HOCl غیرسمی، غیرمحرک و برای استفاده در اطراف انسانها، حیوانات و مواد غذایی ایمن است. این ماده بخارها یا باقیماندههای مضر تولید نمیکند، که استفاده از آن را در فضاهای بسته مناسب میکند.
- دوستدار محیط زیست: HOCl به سرعت به آب و یونهای کلرید تجزیه میشود، که برای محیط زیست بیضرر هستند. این ماده به آلودگی یا توسعه مقاومت ضد میکروبی کمک نمیکند.
- عملکرد سریع: HOCl به سرعت پاتوژنها را خنثی میکند، اغلب در عرض چند ثانیه تا چند دقیقه پس از تماس.
کاربردها در کنترل عفونت
HOCl میتواند در چندین محیط برای کمک به جلوگیری از گسترش آبله میمونی استفاده شود:
- مراکز بهداشتی: ضدعفونی سطوح پرتماس، تجهیزات پزشکی و مناطق مراقبت از بیماران.
- حمل و نقل عمومی و مکانهای عمومی: ضدعفونی سطوحی که بهطور مکرر لمس میشوند، مانند صندلیها، دستگیرهها
- بهداشت شخصی: ضدعفونیکنندههای دست و اسپریهای ضدعفونیکننده که از HOCl استفاده میکنند میتوانند خطر انتقال فرد به فرد را کاهش دهند.
- مراکز مراقبت از حیوانات: ضدعفونی قفسها، تجهیزات و سطوح در کلینیکهای دامپزشکی و پناهگاههای حیوانات که ممکن است در آنجا انتقال زئونوتیک رخ دهد.
نتیجهگیری:
Monkeypox، اگرچه شدت کمتری از smallpox دارد اما همچنان یک نگرانی مهم بهداشت عمومی به ویژه در مناطقی است که ویروس بومی آنجا است. تلاشهای جهانی برای نظارت، پیشگیری و مدیریت شیوع Mpox برای جلوگیری از گسترش بیشتر این بیماری ضروری است. واکسیناسیون، اقدامات بهداشت عمومی و رعایت اصول بهداشت فردی از اجزای کلیدی در مبارزه با Mpox هستند. برخلاف آبله انسانی یا small pox که یک بیماری مختص به انسان بود احتمال ریشه کنی آبله میمونی با استفاده از واکسیناسیون به دلیل اشتراک این بیماری بین انسان و حیوانات وجود ندارد و از همین جهت به دلیل قابلیت انتقال از طریق سطوح، رعایت بهداشت یکی از نکات مهم کلیدی در پیشگیری از وقوع این بیماری باقی خواهد ماند.
